カテーテルアブレーションの詳しい治療
カテーテルアブレーション(不整脈・心房細動に有効な治療法)
カテーテルアブレーションとは、カテーテルという細い管を血管から心臓に入れて、不整脈の原因となる電気回路を遮断する治療法です。薬物治療が不整脈の症状を抑えることを目的とした治療法であるのに対し、カテーテルアブレーションは不整脈の根治、改善を目指す治療法です。外科手術と比べて、胸を切り開かなくても良いため、治療に要する時間が短く、体への負担が少ないことも特徴です。低侵襲であるため身体への負担が少なく、個々人の状況に合わせた最適な治療計画で実施されることによって、多くの場合、動悸、息切れ、疲労などの不快な症状が緩和・消失します。その結果、生活の質が改善され、薬物治療は不要になる場合もあります。
カテーテルアブレーションで様々な不整脈を治療することができますが、不整脈の種類や患者さんの状態によって、治療による根治率や再発率は異なります。一回の治療では不十分で、複数回の治療が必要な場合もあります。
カテーテルアブレーションサイト
不整脈とは
心拍のリズム
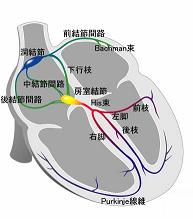
心臓には、心房と心室があります。全身や肺に血液を送り出す働きは心室が担っており、心房は心室が効率よく働くための補助的な役割を担っています。
右心房には洞結節という部分があり、1分間に60~100回程度の電気刺激が出ます。洞結節の電気信号はまず、心房を収縮させます。心房と心室の間には房室結節とよばれる伝導路があり、心房と心室をつないでいます。心房に拡がった伝導興奮が房室結節を介することで、心室に伝導興奮が拡がります。このように洞結節→心房→房室結節→心室の順に伝導興奮が伝わることで、全身に血液が送られます。心拍動が数秒間停止しただけで失神してしまうため、この伝導興奮がスムーズに行われることは非常に重要です。
不整脈の自覚症状
心拍が速くなる頻脈性不整脈では、動悸や胸の不快感という自覚症状が多くあります。重症の場合、失神や突然死をきたすことがあります。
心拍が遅くなる徐脈性不整脈では、疲労感や息切れ、めまいなどの症状が多くあります。
重症の場合、同様に失神、突然死をきたすことがあります。
不整脈の診断
12誘導心電図、ホルター心電図を元に、診断します。
アップルウォッチ(スマートウォッチ)で心電図を記録してきた方の診察を、受付しています。
不整脈の原因
加齢、生活習慣異常は原因となりえますが、原因が1つに特定できないことが多いです。
不整脈は60歳以上になると増えてくることから、加齢は原因の一つです。
心不全や心筋症といった基礎心疾患も、不整脈の発生に大きく影響します。
重い肺の病気や甲状腺の病気などの心臓以外の病気も、不整脈の一因となります。
服用している薬が不整脈を引き起こす場合もあります。薬の一部には、自律神経や心臓の電気の発生に影響する成分を含んでいるものがあります。
飲酒・アルコール、ストレス、睡眠時無呼吸症候群、過労、カフェインの過剰摂取、喫煙は、不整脈の発生を増加させます。
先天的な異常で不整脈が出る場合もありますし、不整脈の原因は複合的で原因を一つに特定することや原因を特定できないこともあります。
心房細動とは
心臓の拍動は、洞結節によって調節されています。
心房細動とは、心房内の電気伝導が不規則なっている状態です。
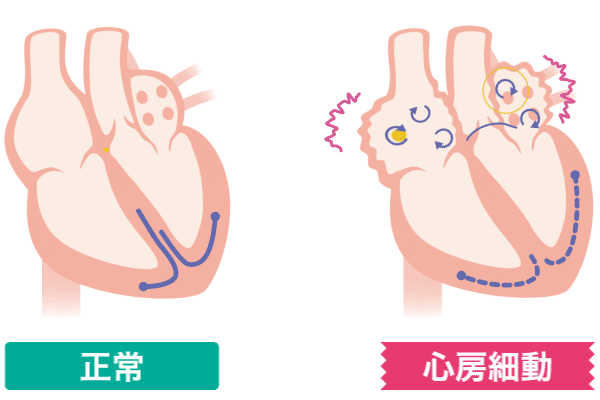
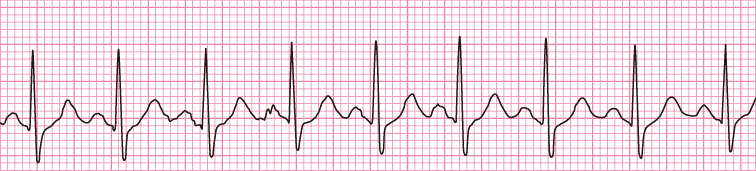
▲正常
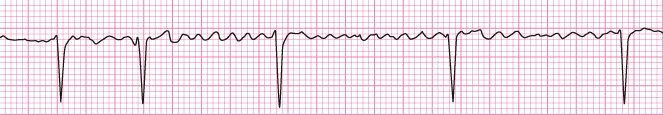
▲心房細動
心房細動の持続期間により、心房細動の病型は異なります。
‐ 発作性心房細動:7日以内に自然停止するもの
‐ 持続性心房細動:7日~1年以内の持続
‐ 慢性心房細動:1年以上の持続
心房細動の原因
飲酒・アルコール、加齢、喫煙、睡眠時無呼吸、肥満、糖尿病、高血圧、他の心臓病の合併、腎臓病 等を合併している方に心房細動は発症しやすいと言われています。
心房細動の症状
以下は多いものですが、自覚症状がないこともしばしば あります。
‐ 動悸・胸の不快感
‐ 疲れやすさ
‐ 呼吸の苦しさ(心不全)
‐ 脳卒中
心房細動の危険性とは
心房細動は、心不全を5倍、脳梗塞を2.5倍、認知症を1.5倍、全死亡を1.5倍程度、発症リスクを上昇させることが報告されています。
無症状であっても心機能が低下していたり(心不全)、脳梗塞を発症されてはじめて心房細動と診断される方もおられます。
下記のような方は特に心臓内に血栓ができやすく、脳卒中などが起こりやすいと言われています。
‐ 心不全
‐ 高血圧
‐ 65歳以上(特に75歳以上)
‐ 糖尿病、もしくは糖尿病予備軍
‐ 脳梗塞の既往
‐ 冠動脈疾患(心筋梗塞、労作性狭心症)や大動脈疾患の既往
心房細動の治療(くすり)
薬物療法は非常に重要であり、指示通りにかならず内服してください。
無症状であっても心機能が低下していたり(心不全)、脳梗塞を発症されてはじめて心房細動と診断される方もおられます。
‐ 抗凝固薬(脳梗塞を予防)
・ プラザキサ、イグザレルト、エリキュース、リクシアナ、ワーファリン
‐ 心拍数を調整する
・ β遮断薬(ビソプロロール、カルベジロール)、ベラパミル、ジルチアゼムなど
‐ 心保護薬(心不全のくすり、血圧をさげる作用もあります)
・ ARNI(エンレスト)、SGLT2阻害薬(ジャディアンス、フォシーガ)
・ 可溶性グアニル酸シクラーゼ(sGC)刺激剤(ベリキューボ)
・ ACE阻害薬(ペリンドプリル)、ARB、β遮断薬など
‐ 心房細動を停止させ、再発を予防する薬
・ ピルジカイニド、ベプリジル、アミオダロン、アスペノンなど
カテーテルアブレーション(経皮的心筋焼灼術)治療とは
- カテーテルを使い、体外から不整脈発生源である心筋組織に焼灼を加えるカテーテル治療です。
- 心房細動を治癒できる可能性のある治療法です。
- 複数回の治療が必要となることがあります。
- 心房細動が根治できれば、抗凝固薬が中止できる可能性があります。
カテーテルアブレーション以外にも、心房細動への治療法はございます。患者さんに応じた治療法を提案しています。
‐ 薬物療法:症状や状態に応じ、お薬を組み合わせて治療します。
‐ 電気的除細動:効果は一時的なものであり、永続的な効果は望めるものではありません。
‐ 外科治療(当院心臓血管外科)
ウルフオオツカ法(完全胸腔鏡下手術)、メイズ手術(開胸手術)での治療となります。
当院心臓血管外科では、ウルフオオツカ法(完全胸腔鏡下手術)に関しても積極的に取り組んでいます。
アブレーション後の外来通院
アブレーション後は、自覚症状の確認や1週間ホルター心電図も併用し、心房細動の再発有無を定期的に長期間にわたり確認します。
姫路赤十字病院での取り組み
当科での心房細動治療の特色
当科では年齢制限を設けず、カテーテルアブレーションを行っています。
- 心房細動(発作性、持続性、慢性)
- 発作性上室頻拍(房室結節リエントリー性頻拍、房室回帰性頻拍)
- 心房頻拍、心房粗動
- 心室期外収縮、心室頻拍などの心室性不整脈
静脈麻酔下のアブレーション、尿道バルーン留置時間短縮など
当科での心房細動アブレーションは、痛みや不安などの苦痛を感じることなく、楽にアブレーション治療を受けることができます。麻酔薬を使用することで呼吸が安定し、精度の高いアブレーション治療により、アブレーション治療の成功率も上がります。また男性の場合、麻酔薬開始後に尿道バルーンを留置しますので、尿道バルーン挿入後の痛みや不快感を気にされる患者さんも治療を受けやすい体制を整えております。なお尿道バルーン留置を希望されない方には、代替する方法をとっています。
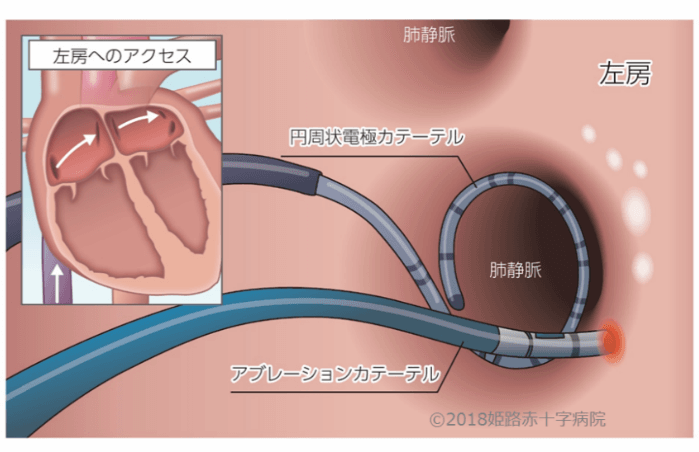
カテーテルアブレーション(経皮的心筋焼灼術)
カテーテルアブレーションとは、カテーテルという細い管を血管から心臓に入れて、不整脈の原因となる電気回路を遮断する治療法です。薬物治療が不整脈の症状を抑えることを目的とした治療法であるのに対し、カテーテルアブレーションは不整脈の根治、改善を目指す治療法です。外科手術と比べて、胸を切り開かなくても良いため、治療に要する時間が短く、体への負担が少ないことも特徴です。低侵襲であるため身体への負担が少なく、状況に合わせて治療することで、多くの場合、動悸、息切れ、疲労などの不快な症状が緩和・消失します。その結果、生活の質が改善され、薬物治療は不要になる場合もあります。
カテーテルアブレーションで様々な不整脈を治療することができますが、不整脈の種類や患者さんの状態によって、治療による根治率や再発率は異なります。一回の治療では不十分で、複数回の治療が必要な場合もあります。当科では年齢制限を設けずカテーテルアブレーションを行っていますので、お気軽に受診してください。
化学的アブレーション(マーシャル静脈へのエタノール注入アブレーション)
僧帽弁輪峡部に対するカテーテルアブレーションは、僧帽弁峡部依存性心房頻拍や、心房細動に対するアブレーション戦略の一部として行われています。「僧帽弁輪峡部」は心筋以外に、マーシャル静脈とその心筋束組織が心外膜表面に位置し、左側肺静脈の前面を走行することで、僧帽弁輪峡部に心外膜連結を形成する電気的特性を有しています。
高周波アブレーションのみによる僧帽弁峡部へのアブレーションでは、冠状静脈洞および冠動脈の血流による心外膜冷却のため、僧帽弁輪峡部での電気的ブロックが達成されるのは約70%に過ぎません。
マーシャル静脈と呼ばれる心外膜に走行する静脈をバルーンで閉塞し、無水エタノールを注入することによって、僧帽弁輪峡部での電気的ブロックが高い成功率で得られることが報告されています(マーシャル静脈が確認できない方には、エタノールによるアブレーションは施行できません)。
エタノールによる化学的アブレーションは、リスクを考慮し必要性の高い患者さんに施行しています。
クライオ(冷凍)アブレーションによる、発作性上室頻拍アブレーション
クライオ(冷凍)アブレーションによる発作性上室頻拍アブレーションは、高周波アブレーションと比べて、治療中の痛みが少なく、合併症(房室ブロック)の発症リスクが非常に低く、メリットが多い治療法です。
当院は、クライオ(冷凍)アブレーション認定施設であり、安全な医療を提供することをこころがけています。
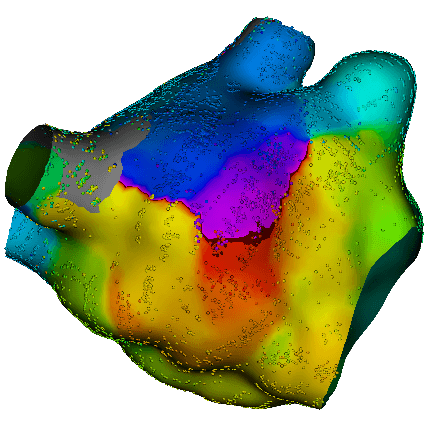
心房細動アブレーションの使用器具
3次元カラーマッピングシステム
CARTO™
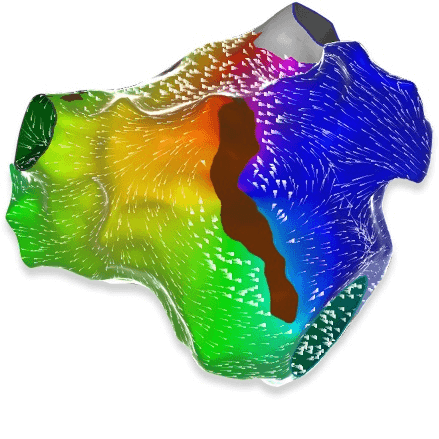
© Johnson & Johnson K.K. 2021
RHYTHMIA™
© 2022 Boston Scientific Corporation.All rights reserved.
高周波アブレーション
CARTO™

© Johnson & Johnson K.K. 2021
RHYTHMIA™

© 2022 Boston Scientific Corporation.All rights reserved.
クライオアブレーション
Arctic Front Advance™ Pro

外科手術(完全胸腔鏡下手術、開胸手術)
カテーテルアブレーションで心房細動の根治が難しい方や、心房細動による脳塞栓の既往がある方などは、当院心臓血管外科でのウルフオオツカ法(完全胸腔鏡下手術)、メイズ手術(開胸手術)をお勧めする場合がございます。左心耳切除術後、左心耳閉鎖術後には、抗凝固薬を中止できる可能性があります。
1週間ホルター心電図
心房細動アブレーション術後の方には、数ヶ月ごとに1週間ホルター心電図を施行させていただき、心房細動の再発がないか数年にわたって確認しています。
アップルウォッチ(スマートウォッチ)外来
当院ではアップルウォッチ(スマートウォッチ)で心電図を記録してきた方の診察を、受け付けています。
受診の際には、記録された心電図や心拍数のPDFをプリントアウトして持参していただけると幸いです。
カテーテルアブレーション治療実績
| 症例名 | 2017年度 | 2018年度 | 2019年度 | 2020年度 | 2021年度 | 2022年度 | 2023年度 |
|---|---|---|---|---|---|---|---|
| カテーテルアブレーション | 21 | 200 | 253 | 173 | 207 | 259 | 285 |
| (うち、心房細動) | 12 | 129 | 179 | 116 | 144 | 203 | 213 |
医療費について
例:不整脈のカテーテルアブレーション治療
約4日間の入院で月をまたがない場合
70歳以上の場合
※下記費用に食事料・個室料等の自費分は含まれておりません
| 区分 | 通常の健康保険 | 高額療養費現物給付制度利用の場合 | |
|---|---|---|---|
| 現役Ⅲ | 課税所得1,160万円以上の方 | 約28万円 (3割負担) |
約28万円 |
| 現役Ⅱ | 課税所得380万円以上の方 | 約28万円 (3割負担) |
約20万円 |
| 現役Ⅰ | 課税所得145万円以上の方 | 約28万円 (3割負担) |
約10万円 |
| 一般 | 課税所得145万円未満の方 | 57,600円 | - |
| 区分Ⅱ | 住民非課税の方 | 57,600円 (2・1割負担) |
24,600円 |
| 区分Ⅰ | 住民非課税の方 | 57,600円 (2・1割負担) |
15,000円 |
70歳未満の場合
※下記費用に食事料・個室料等の自費分は含まれておりません。
| 区分 | 通常の健康保険 | 高額療養費現物給付制度利用の場合 | |
|---|---|---|---|
| 1 | 年収約1,160万円~の方 健保/標準報酬月額83万円以上 国保/年間所得(※)901万円超 |
約60~80万円 (3割負担) |
約28万円 |
| 2 | 年収約770~1,160万円の方 健保/標準報酬月額53万円以上83万円未満 国保/年間所得600万円超901万円以下 |
約60~80万円 (3割負担) |
約20万円 |
| 3 | 年収約370万円~770万円の方 健保/標準報酬月額28万円以上53万円未満 国保/年間所得210万円超600万円以下 |
約60~80万円 (3割負担) |
約10万円 |
| 4 | 年収~約370万円の方 健保/標準報酬月額28万円未満 国保/年間所得210万円以下 |
約60~80万円 (3割負担) |
57,600円 |
| 5 | 住民非課税の方 | 約60~80万円 (3割負担) |
35,400円 |
カテーテルアブレーションQ&A
- Q. カテーテルアブレーション治療の入院期間や治療時間はどれくらいですか?
- Q. アブレーションの際の麻酔はどのようにするのですか?
- Q. 尿バルーンは挿入しますか?
- Q. カテーテルで不整脈は100%治るのですか?
- Q. 治療したらどれくらい通院が必要ですか?お薬はどうなりますか?
- Q. 治療した後は日常生活でどのようなことに注意が必要ですか?
ICD・CRTD・ペースメーカ(デバイス)植込み治療
デバイスとは、体内に植え込むタイプの治療機器のことです。不整脈や心不全の治療では、さまざまな植込み型のデバイスを用います。
-
両心室ペースメーカ(CRTP)、両心室ペーシング機能付き植込み型除細動器(CRTD)
心不全治療に対する、両心室ペーシング(CRTP、CRTD)植込み術を行っています。
-
植込み型除細動器(ICD)、完全皮下植込み型除細動器(S-ICD)
心室頻拍、心室細動による突然死を予防するための植込み型除細動器(ICD)、完全皮下植込み型除細動器(S-ICD)植込み術を行っています。
-
ペースメーカ、リードレスペースメーカ、HIS束ペースメーカ
通常よりも心拍数が低く、失神やめまい、動悸、息切れ、むくみなどの症状がある場合、ペースメーカ植込みを検討します。
-
植込み型心電計植込み術
原因不明の意識消失や、原因不明の脳梗塞の原因検索を目的として植込みします。
デバイスを植込みされた方は、数ヶ月~1年毎の定期検査(外来)が必要となります。
植込み型デバイスにおける遠隔モニタリングを運用しております。遠隔モニタリングを導入することで、なるべく多くの方の心房細動を早期に発見し、抗凝固療法や心不全治療を早期より介入できる体制を整えています。
薬物療法
患者さんの症状や状態に応じ、お薬を組み合わせて治療します。
心筋症
心筋症は心臓が肥大や拡大を起こし、心臓の機能に障害が出ている状態です。心筋症は、病気の原因が主に心臓にある特発性心筋症と、全身疾患の結果として心臓に病気がおきる二次性心筋症に大きく分けられます。特発性心筋症には拡張型心筋症、肥大型心筋症、拘束型心筋症があり、二次性心筋症にはサルコイドーシス、アミロイドーシス、ファブリー病などがあります。いずれの疾患も難病に指定されており、専門的な診療が必要です。当院では、専門医と多職種からなるチームが連携し、こうした難病に対する診療を積極的に行っています。
心不全
心不全とは
心不全は慢性の病気であり、例えば入院治療で症状がよくなったとしても、それで完治したわけではありません。その後も、病状の改善と悪化を繰り返しながら徐々に進行し、最終的には命を縮めることになります。
ですので、退院後も心不全を悪化させないようにコントロールしていく、心不全という病気とうまく付き合っていく必要があります。
心不全の症状は
心臓のポンプ機能が落ちて全身に血液が十分に送り届けられなくなるため、様々な臓器障害に伴う症状が現れます。初期症状として頻度が多いのは、以前よりも疲れやすくなった、階段や坂道で息切れがする、顔や足がむくむ、食欲が落ちる、急に体重が増えるなどといった症状です。このような症状に気付いたら、早めに専門医を受診してください。
心不全になったら気を付けること ~心不全療養支援チーム~
心不全の治療は、もちろんお薬やカテーテル治療、手術などが中心にはなりますが、それだけでは不十分です。心不全が悪化して再び入院しないといけなくなる原因として、塩分・水分の摂り過ぎや過労、身体的・精神的ストレス、感染症などが多いことも知られています。すなわち、日々の生活を上手に管理していくことも大切になってきます。
そこで、当科では2021年7月から、心不全患者さんのサポートを目的に、”心不全療養支援チーム”を立ち上げました。医師、慢性疾患看護専門看護師、心不全療養指導士、医療ソーシャルワーカー、理学療法士、栄養士、薬剤師など多職種がチームとなって多方面からのアプローチを行うことで、患者さんや御家族が心不全という病を持ちながらも、よりよい日常生活が送れるようにサポートしています。
下肢動脈疾患(閉塞性動脈硬化症、重症虚血肢など)
間欠性跛行を主訴とした閉塞性動脈疾患や、難治性潰瘍などを主訴とした重症虚血肢に対応しています。足の症状では、まず整形外科を受診されるケースも多いと思われますが、整形外科疾患と末梢動脈疾患はオーバーラップしているケースも多いといわれています。問診、視診、触診などの診察以外に、血圧脈波、血管エコー、造影CT検査、経皮酸素分圧測定などを組み合わせて患者さんの病態把握に努めます。腎機能の低下した患者さんには非造影のMRA検査を行う場合もあります。これらの検査により治療方針を決定します。
治療方法としては、1)薬物療法、2)血管内治療(カテーテル治療)、3)外科手術(バイパス手術)などがあります。当院は総合病院ですので、必要に応じて、皮膚科、形成外科、心臓血管外科、そして麻酔科(疼痛外来)と連携し治療にあたっています。また、末梢動脈疾患の患者さんの予後は、心血管イベント(心筋梗塞や心不全、脳卒中など)がその多くを占めています。これら血管疾患は全身の動脈硬化の一環としてとらえることが重要です。
腫瘍循環器
がんは長らく日本人の死因第一位であり、「2人に1人はがんになる時代」と言われています。また、がん治療成績の飛躍的向上により、がん患者さんの生命予後が改善していること(がんサバイバーの増加)と同時に、日本の顕著な高齢化を背景として、一部のがんでは、がんの再発よりも循環器疾患で死亡することが多くなってきました。さらに、がん領域の循環器疾患といえば、以前はアドリアマイシン心筋症に代表されるような抗がん剤による心筋障害や、がんによる静脈血栓症などが中心でしたが、近年相次いで開発されてきた分子標的治療薬などの新しいがん治療薬は、非常に高い治療効果を示す一方で、今までとは異なった新しいタイプの様々な心血管系合併症を引き起こし、その後の治療方針や予後に大きな影響を与えています。
そのような中、がん診療の際に循環器専門医に求められる役割は年々大きくなっており、当院では、がん治療前(主には化学療法前)の心機能評価、がん治療中に合併する心血管疾患の診断治療と継続的なフォロー、oncologic emergency(がん性心膜炎による心タンポナーデなど)への対応など、循環器専門医が腫瘍専門医と緊密に連携して診療にあたっています。
当院は地域がん診療連携拠点病院(高度型)に指定されており、がん患者さんの治療中に起こる心血管系合併症の診断診療や、循環器疾患を合併した患者さんのがん治療を円滑に遂行するためのサポートを循環器専門医が行うことで、この地域でのがん医療の質の向上に貢献できるよう努力していきたいと考えています。
クリックするとそれぞれの詳細な説明へジャンプします





