胃疾患
胃癌
胃癌は日本人に多い癌の一つで、かつては、日本人の癌による死亡原因の第一位にランクされていました。現在では、肺癌、大腸癌についで第三位になっています。ヘリコバクターピロリの感染状況などにより罹患率は低下していますが、高齢化により相殺され罹患数は依然高いままで、癌による主な死亡原因の一つであることに変わりはありません。
1.胃癌の診断
症状としては、嘔き気・嘔吐、腹痛、腹部違和感、食欲不振、全身倦怠感、体重減少などがありますが、無症状で検診で発見される場合も少なくありません。昨今はコロナ禍の影響により検診での発見が減り、非常に進行した状態で受診される患者様も少なくありません。
胃癌の診断は胃X線検査や内視鏡検査で病変を認識し、生検(内視鏡で組織を一部摘み取る事)による組織所見(顕微鏡検査)で確定します。
胃X線検査や内視鏡検査では更に、病変の位置・大きさ・範囲・腫瘍の深さ(深達度と言います)等を評価します。
次に、肝転移、リンパ節転移、周辺臓器への広がり(浸潤と言います)について評価するために、全例で腹部超音波検査、造影CT検査を行なっています。当院でも導入したPET検査も転移診断には有用です。
2.胃癌の治療
治療方法は病変の深達度、範囲、リンパ節転移、他臓器転移の有無および全身状態を考慮して決定します。
胃癌の治療方針については日本胃癌学会より”胃癌治療ガイドライン”が作成され、2021年7月には第6版が発行され、現時点での胃癌に対する標準的治療法(=ベストな治療法)として推奨されるべき方法と適応がまとめられています。
当科では原則的にこのガイドラインに沿った治療をおこなっていますが、学会や医学雑誌で発表される最新のエビデンスを取り入れ地域の皆様に還元していきます。
内視鏡(胃カメラ)手術
粘膜内と粘膜下層にとどまる一部の早期胃がんに対しては、大きさなどからリンパ節の転移がないと判断できれば、当院消化器内科による内視鏡下粘膜切除術(ESD)を行うようにしています。
当院でもその症例数は増加しており、外科手術を凌ぐほどです。
外科手術
早期胃癌でも内視鏡下粘膜切除術(ESD)困難である症例、腫瘍学的に適応外となる症例には従来より傷の小さい腹腔鏡下で胃切除を行ってきました。2022年の3月に従来は議論の対象であった進行胃癌に対しても腹腔鏡手術が技術的、腫瘍学的に安全であることが証明されました。当院でも低侵襲である腹腔鏡手術を早期癌、進行癌ともに積極的に適応しており、幽門側胃切除のみならず、胃全摘、噴門側胃切除も行なっています。
また2018年からはDavinci Xiを使用したロボット支援下手術も行なっており、腹腔鏡では技術的に困難な高度進行胃癌、肥満、術前化学療法症例を中心に適応しています。
化学療法(抗がん剤治療)
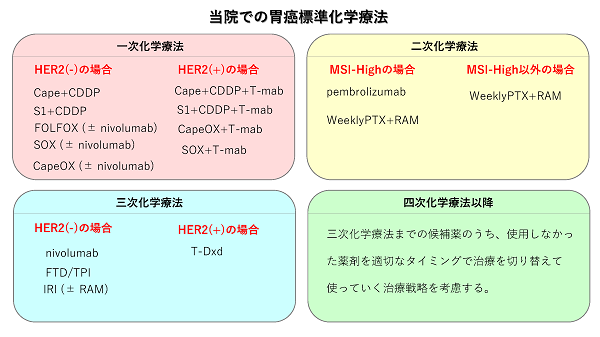
化学療法も近年進歩が見られ、さまざまな抗がん剤の効果が明らかになっています。当院での進行再発胃癌に対する標準的化学療法を示します。
特筆すべきは免疫チェックポイント阻害薬であるNivolumab(オプジーボ)の登場で、進行再発胃癌の患者さんたちの新たな希望になっています。2021年12月からは1stライン(最初の治療)での使用が可能となり、ますます効果が期待されます。当院では豊富な経験と総合病院という強みを生かし、免疫チェックポイント阻害薬に特有の副作用も対処が可能です。
また奏効率の上昇に伴って当初は手術不能でも化学療法により手術可能となるコンバージョン手術の症例も増加しています。
胃癌症例数
| 2017 | 2018 | 2019 | 2020 | 2021 | |
|---|---|---|---|---|---|
| 開腹 | 66 | 54 | 40 | 36 | 44 |
| 腹腔鏡 | 57 | 64 | 72 | 65 | 58 |
| ロボット | 0 | 3 | 7 | 21 | 20 |
| 合計 | 123 | 121 | 119 | 121 | 122 |





